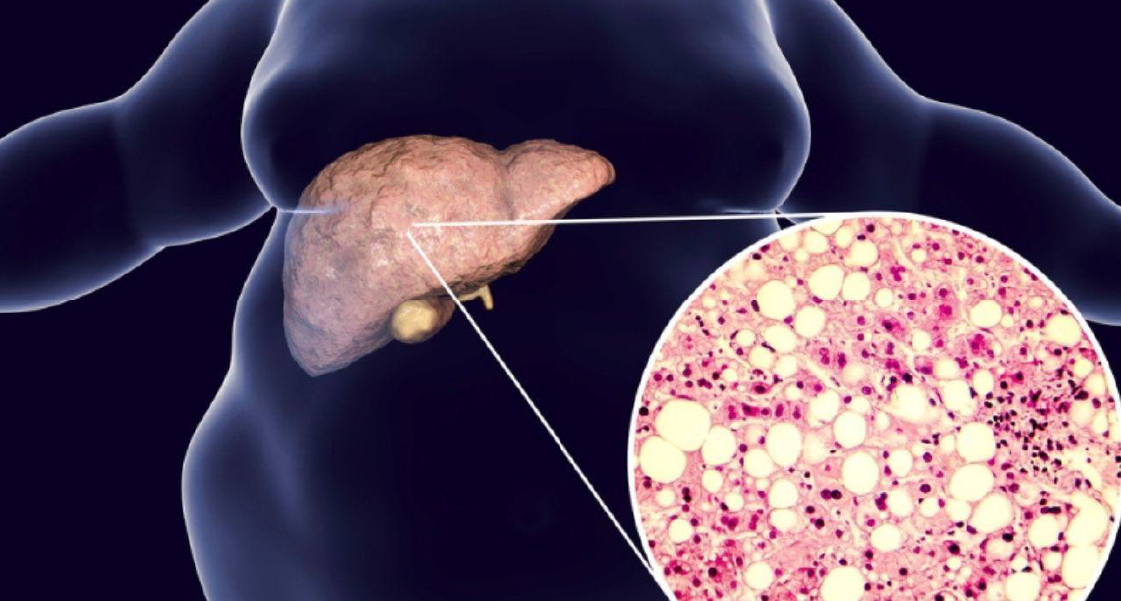
La esteatohepatitis es una entidad clínico-patológica caracterizada por inflamación hepática asociada a acumulación de grasa (esteatosis) en el hígado, que puede evolucionar a fibrosis, cirrosis y carcinoma hepatocelular si no se interviene adecuadamente.
Su etiología es diversa, incluyendo variantes metabólicas y alcohólicas, siendo la esteatohepatitis no alcohólica (EHNA) una de las principales causas de enfermedad hepática crónica en el mundo occidental. Este artículo revisa en profundidad su definición, diagnóstico y manejo basado en la evidencia más reciente.
¿Qué es la esteatohepatitis?
La esteatohepatitis representa un problema de salud pública de creciente impacto debido a su relación con el síndrome metabólico, obesidad y la epidemia mundial de diabetes tipo 2. Según datos recientes, entre el 20-30% de la población adulta mundial sufre de enfermedad por hígado graso no alcohólico (EHGNA), y un subgrupo significativo desarrolla EHNA, que conlleva mayor morbilidad y mortalidad.
A pesar de los avances en las diferentes áreas de hepatología, el diagnóstico temprano y el tratamiento efectivo de la esteatohepatitis siguen siendo retos clínicos. Este artículo tiene como objetivo proporcionar una guía integral para el diagnóstico y manejo de este trastorno, basándonos en las recomendaciones internacionales más recientes.
Definición y fisiopatología de la esteatohepatitis
Esteatohepatitis no alcohólica
EHNA forma parte de un espectro de enfermedad hepática conocido como EHGNA. Su patogénesis se basa en la acumulación de triglicéridos en hepatocitos, que desencadena estrés oxidativo, inflamación crónica y daño celular. Factores como resistencia a la insulina, dislipidemia y dietas hipercalóricas contribuyen de forma significativa a este proceso.
Esteatohepatitis alcohólica (EA)
En el caso de la EA, el consumo excesivo y crónico de alcohol desencadena daño directo a los hepatocitos, así como alteraciones lipídicas e inflamación mediada por citoquinas, especialmente interleucina-1 y TNF-α, lo que activa procesos de fibrosis.
Diagnóstico diferencial de esteatohepatitis
Es crucial distinguir entre EHNA y EA a través de una buena anamnesis e historia de consumo de alcohol, acompañado de biomarcadores y técnicas de imagen.
Diagnóstico de esteatohepatitis
El diagnóstico de la esteatohepatitis requiere un enfoque multidisciplinario que incluye clínicos, laboratoristas y radiólogos. A continuación, se describen las principales herramientas diagnósticas:
Historia clínica y exploración física
La sospecha clínica debe orientarse en pacientes obesos o con síndrome metabólico. Hallazgos como hepatomegalia o signos de cirrosis en estadios avanzados deben ser investigados.
Biomarcadores séricos
Pruebas como la elevación de ALT, AST con predominancia ALT, y marcadores específicos como NAFLD fibrosis score, FIB-4 o el índice APRI, son útiles en etapas iniciales, aunque no descartan la necesidad de histología hepática en casos complejos. La existencia de acantosis nigricans, hiperuricemia y anormalidades en la glicemia también deben ser consideradas.
Evaluación por imagen
La ecografía abdominal es una herramienta útil para evaluar la esteatosis hepática. Sin embargo, su precisión para detectar fibrosis es limitada. La resonancia magnética con elastografía por resonancia magnética (MRE) o el estudio mediante tomografía computarizada pueden ser utilizados para obtener información adicional sobre el grado de fibrosis hepática.
- Elastografía impulsiva por ultrasonido: Evaluación no invasiva de fibrosis hepática.
- Resonancia magnética (MRI): Gold standard para cuantificación de grasa hepática.
Histología hepática
La biopsia del hígado sigue siendo el estándar de oro para la evaluación de la fibrosis hepática. Sin embargo, su invasividad y riesgos asociados limitan su uso en la práctica clínica. En cambio, se están investigando biomarcadores no invasivos para determinar el grado de fibrosis hepática.
Tratamiento
El tratamiento principal para pacientes con enfermedad del hígado graso no alcohólico es cambios en el estilo de vida. Esto incluye una dieta saludable y ejercicio regular para promover pérdida de peso y reducción de la acumulación de grasa en el hígado. Además, controlar los niveles de glucosa en sangre.
Biopsia hepática
Sigue siendo el método diagnóstico definitivo para diferenciar esteatohepatitis de esteatosis simple o fibrosis avanzada. Sin embargo, esta técnica no se usa de rutina debido a su carácter invasivo y la posibilidad de complicaciones graves.
Durante los últimos años, se han desarrollado técnicas no invasivas para evaluar el grado de fibrosis hepática. Entre ellas se encuentran el FibroScan o elastografía por resonancia magnética (MRE). Estas técnicas miden la elasticidad del hígado y pueden ser utilizadas como una herramienta para determinar si hay fibrosis presente en el hígado.
Tratamiento de Esteatohepatitis
Aunque los cambios en el estilo de vida son la piedra angular del tratamiento de la enfermedad hepática grasa no alcohólica, también existen opciones farmacológicas para el manejo de esta afección. Sin embargo, es importante tener en cuenta que no existe un tratamiento específico para la esteatohepatitis no alcohólica y que el objetivo del tratamiento es principalmente prevenir su progresión hacia cirrosis o cáncer de hígado.
Entre los medicamentos utilizados para tratar esta afección se encuentran:
- Antidiabéticos: ya que muchas personas con esteatosis hepática también tienen resistencia a la insulina y diabetes tipo 2, los medicamentos como la metformina pueden ayudar a controlar los niveles de azúcar en la sangre y mejorar la esteatosis hepática.
- Medicamentos para reducir el colesterol: como las estatinas, que no solo disminuyen los niveles de colesterol sino también tienen efectos antiinflamatorios y antioxidantes que pueden ser beneficiosos para la esteatosis hepática.
- Vitaminas E y C: se ha demostrado que estas vitaminas tienen efectos antioxidantes y antiinflamatorios, por lo que pueden ayudar a reducir la inflamación en el hígado causada por la esteatosis. Sin embargo, se debe tener cuidado con la dosis de vitamina E, ya que altas cantidades pueden ser perjudiciales para la salud.
- Pérdida de peso: una dieta equilibrada y ejercicio regular pueden ayudar a reducir los niveles de grasa en el hígado. Además, la pérdida de peso puede mejorar la resistencia a la insulina y disminuir los niveles de azúcar en la sangre, lo que también puede ser beneficioso para aquellos con esteatosis hepática.
- Cirugía bariátrica: en casos severos de obesidad y esteatosis hepática, la cirugía bariátrica puede ser una opción para perder peso y mejorar la salud del hígado.
- Evitar el consumo de alcohol: el alcohol es una de las principales causas de esteatosis hepática. Reducir o eliminar por completo su consumo puede ayudar a prevenir o revertir esta condición.
- Medicamentos: en algunos casos, los médicos pueden recetar medicamentos para tratar específicamente la esteatosis hepática. Estos pueden incluir medicamentos para reducir los niveles de colesterol, controlar la diabetes o disminuir la inflamación en el hígado. Es importante seguir las indicaciones médicas al tomar estos medicamentos y no automedicarse.
- Control del peso: mantener un peso saludable puede ayudar a prevenir o revertir la esteatosis hepática. Esto incluye llevar una dieta equilibrada y hacer ejercicio regularmente.
- Alimentación saludable: además de controlar el peso, es importante seguir una alimentación saludable para reducir la acumulación de grasa en el hígado. Se recomienda consumir frutas, verduras, granos enteros y proteínas magras, mientras se limita el consumo de alimentos procesados y grasas saturadas.
Actualidad en Esteatohepatitis
Estudios recientes indican que entre el 10-20% de los pacientes con EHNA evolucionan a cirrosis en un periodo de 10 años (1). Además, aquellos con fibrosis significativa también tienen mayor riesgo de carcinoma hepatocelular, incluso en ausencia de cirrosis (2). La mortalidad de estos pacientes suele estar relacionada más con complicaciones cardiovasculares y metabólicas que con insuficiencia hepática en sí.
El manejo de la esteatohepatitis requiere un abordaje multifactorial. Intervenciones de estilo de vida, como reducción de peso y actividad física regular, son la piedra angular para pacientes con EHNA. Fármacos como pioglitazona y vitamina E han mostrado beneficio en estudios controlados, aunque su uso debe ser personalizado según las características de cada paciente.
La literatura actual sugiere que el tratamiento combinado con inhibidores de apoptosis celular o antifibróticos podría ofrecer mejores resultados terapéuticos en el futuro cercano (3). Sin embargo, es importante señalar las limitaciones de disponibilidad y costos de algunas estrategias propuestas.
La esteatohepatitis es una condición clínica compleja con un impacto significativo en la salud pública global. El diagnóstico precoz, basado en la integración de herramientas no invasivas, junto con intervenciones individualizadas, sigue siendo un pilar básico. Futuras investigaciones deben centrarse en el desarrollo de terapias dirigidas más efectivas y accesibles, además de explorar mejor la fisiopatología subyacente en diferentes fenotipos de pacientes.
Referencias
- Younossi ZM, et al. Nonalcoholic fatty liver disease and nonalcoholic steatohepatitis. Nat Rev Gastroenterol Hepatol. 2023;20(5):1-17.
- Arab JP, et al. Malignancy risk in nonalcoholic steatohepatitis. J Hepatol. 2022.
- Friedman SL, et al. Evolving therapies for fibrosis in NASH and beyond. The Lancet. 2023;401(10379):1203-1216.
- Chalasani N, et al. The diagnosis and management of NAFLD. Hepatology. 2022;74(3):730-757.
- Rinella ME, et al. Nonalcoholic fatty liver disease in the era of precision medicine. JAMA. 2021;325(4):580-590.



